治療について
子宮頸がん完全ガイド:予防から治療まで
みなさん、婦人科検診はお受けになられていますか?
ここでは性交渉のご経験がある方全てにおいて、罹患しているリスクについて詳しくご紹介します。
1. はじめに
- 子宮頸がんの基本情報
- なぜ子宮頸がんが問題となっているのか、そのリスクと予防
2. 子宮頸がんとは何か
- 子宮頸がんの定義と発生メカニズム
- HPV(ヒトパピローマウイルス)とそのがんへの影響
3. 子宮頸がんのリスクファクター
- HPV以外のリスクファクター
- 免疫系の状態がリスクにどのように影響するか
4. 予防と早期発見
- HPVワクチンの役割と効果
- 定期的な検診の重要性とスクリーニング方法(細胞診、HPV DNAテストなど)
5. 子宮頸がん検診の流れ
- 検診前の準備、検診のステップ、検診後のフォローアップ
- 検診結果の読み方と次のステップ
6. 子宮頸がんの治療オプション
- 早期から進行期までの治療オプション(手術、放射線治療、化学療法など)
- 治療選択の基準と患者への影響
7. 生活とサポート
- 子宮頸がん診断後の生活の変化
- 患者と家族へのサポートリソース
8. まとめ
1. はじめに:子宮頸がんの基本情報と重要性
子宮頸がんは、子宮の入り口近く、子宮頸部に発生するがんで、全世界の女性にとって重要な健康課題です。このがんの主な原因はヒトパピローマウイルス(HPV)の持続感染であり、性的接触によって広がります。HPVには多くの型がありますが、特定の高リスク型が子宮頸がんの発生に関与しています。早期発見と適切な治療により、子宮頸がんは予防可能であり、また治療可能ながんの一つとされています。
世界保健機関(WHO)によると、子宮頸がんは女性のがん死因の中で第四位に位置しており、毎年多くの女性が亡くなっています。しかし、適切な予防策が講じられれば、これらの死亡を大幅に減少させることが可能です。予防の鍵は、HPVワクチンの接種と定期的な子宮頸がんスクリーニングにあります。HPVワクチンは、特に若年層の女性において、将来的な子宮頸がんのリスクを大きく減少させることができます。さらに、定期的なスクリーニングによって、がん前病変や初期のがんを早期に発見し、治療することが可能になります。
子宮頸がんがなぜ重要なのか、その理由は明確です。第一に、世界中で毎年約570,000人の女性がこの病気に診断され、その約半数が亡くなっています。第二に、予防と早期発見により、多くの命を救うことが可能です。特に発展途上国では、医療リソースの不足が予防と早期発見を困難にしていますが、国際的な取り組みにより、これらの国々でのスクリーニングとワクチン接種が進んでいます。
この記事では、子宮頸がんの基本的な知識、予防策、そして早期発見の重要性について詳しく解説します。子宮頸がんへの理解を深め、適切な予防策を講じることで、女性自身の健康を守るだけでなく、世界中の女性の健康向上に貢献することができます。
2. 子宮頸がんとは何か
子宮頸がんは、子宮の入り口部分にあたる子宮頸部で発生する悪性腫瘍です。子宮頸部は子宮本体と膣をつなぐ狭い通路であり、この部位でがん細胞が発生することを子宮頸がんと呼びます。子宮頸がんの多くは、細胞の前がん病変から徐々に発展し、未治療の場合に限りがんへと進行します。このがんの特徴は、早期発見時には治療が可能であり、予防策も確立されている点です。
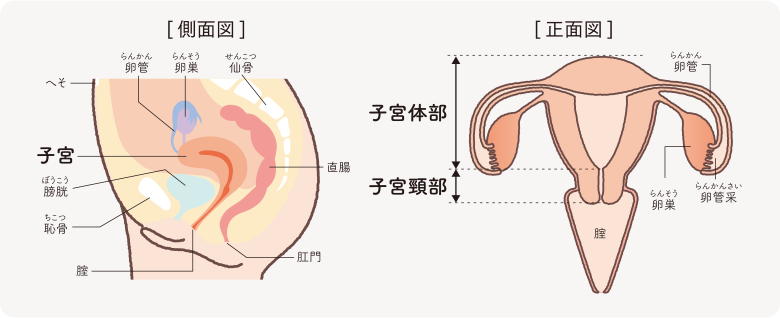
子宮頸がんの発生に最も深く関与しているのは、ヒトパピローマウイルス(HPV)です。HPVには100種類以上の型が存在し、その中のいくつかは「高リスク型」として知られ、子宮頸がんを引き起こす可能性があります。これらのウイルスは、性的接触を通じて伝播し、感染した多くの女性は自覚症状がないまま、自然にウイルスを排除します。しかし、一部の女性ではウイルスが子宮頸部に持続的に感染し続け、長期間にわたる感染が前がん病変やがんを引き起こす可能性があります。
HPVと子宮頸がんの関係は、HPVのDNAが宿主細胞のDNAに組み込まれることによって細胞の異常増殖が引き起こされることにあります。特に高リスク型のHPVは、細胞の成長を制御するたんぱく質に影響を与え、正常な細胞周期を乱すことでがんへと進行させます。このプロセスは通常、数年から数十年を要し、この間に適切なスクリーニングと治療が行われれば、がんの発生を防ぐことが可能です。
HPVワクチンは、子宮頸がんの主要な原因となるHPVの型に対して高い予防効果を持っています。若年層の女性にこのワクチンを接種することで、将来的な子宮頸がんのリスクを大幅に減少させることができます。さらに、定期的な子宮頸がんスクリーニングにより、前がん病変を早期に発見し、適切な治療を施すことで、がんへの進行を防ぐことができます。
子宮頸がんとHPVの関連性を理解することは、このがんの予防と早期発見の鍵です。HPVワクチンの接種と定期的なスクリーニングを通じて、子宮頸がんのリスクを軽減し、女性の健康を守るための取り組みが、より一層推進されることが期待されています。
子宮頚部にできるがんが、膣に近い側にできた場合には、婦人科での観察や検査がしやすいため発見されやすくなっていますが、より奥の筒状の部分にできると、発見が難しいこともあります。
早期に発見すれば比較的治療しやすく予後の良いがんですが、進行すると治療が難しいことから、早期発見が極めて重要です。
子宮頸がんは子宮がんのうち約7割を占めます。
近年20〜30歳代の若い女性に増えてきており、30歳代後半がピークとなっています。子宮頸がんのほとんどがヒトパピローマウィルス(HPV)の感染によって発症します。性交経験のある女性は誰でもHPV感染の可能性があります。
3. 子宮頸がんのリスクファクター
子宮頸がんの最大のリスクファクターはHPV(ヒトパピローマウイルス)の感染ですが、HPV感染だけが子宮頸がんの全てではありません。他にも複数の要因が組み合わさることで、そのリスクは大きく変動します。ここでは、HPV以外の主要なリスクファクターと免疫系の状態が子宮頸がんのリスクにどのように影響するかを詳細に説明します。
喫煙
喫煙は子宮頸がんのリスクを高めることが知られています。タバコの煙に含まれる有害物質は、血液を介して体内に運ばれ、子宮頸部の細胞に損傷を与える可能性があります。この細胞のダメージは、HPVによる影響を受けやすくし、前がん状態へと進行するリスクを高めます。
性的行動
複数の性パートナー、若い年齢での性行為の開始、保護されていない性行為などは、HPV感染のリスクを高め、結果的に子宮頸がんのリスクも高まります。これらの行動は、HPVに曝露される機会を増加させるため、子宮頸がんへの道を開く可能性があります。
免疫系の状態
免疫系が弱っている場合、体はHPVを含む様々な感染症から身を守る能力が低下します。HIV感染者や免疫抑制状態にある人々は、HPVによる感染後、健康な人よりもがんを発症するリスクが高くなります。このような状況では、HPVが体内で持続し、細胞異常を引き起こしやすくなります。
その他のリスクファクター
長期間の経口避妊薬の使用、高い出産回数、低栄養状態、家族歴なども、子宮頸がんのリスクを増加させる可能性があります。これらの要因は、体のホルモンバランスや細胞の正常な機能に影響を与え、HPVの影響を受けやすくすることが指摘されています。
結論として、子宮頸がんのリスクは、生活習慣や健康状態、免疫系の強さに大きく左右されます。HPVワクチンの接種、定期的なスクリーニング、健康的な生活習慣の維持は、子宮頸がんを予防するための重要なステップです。特に、免疫系を強く保つことは、HPV感染後のがん発症リスクを低減させるために不可欠です。
5. 子宮頸がん検診の流れ
子宮頸がん検診は、がん前病変や早期がんの発見に不可欠なプロセスです。この検診は、予防と早期発見の戦略の核心部分をなし、女性の生命を救う可能性があります。検診前の準備から、検診のステップ、検診後のフォローアップに至るまで、一連のプロセスを理解することは、女性自身が自らの健康を管理する上で非常に重要です。
検診前の準備
検診を受ける前に、いくつかの準備が必要です。検診の2日前から、膣内薬剤の使用、性行為、または膣洗浄(ダウチング)を避けることが推奨されます。これらの行為は、細胞サンプルの質に影響を与え、誤った結果を引き起こす可能性があります。また、検診は生理周期の影響を受けないため、月経中でも検診を受けることができますが、最も適したタイミングは生理の終わりかけから中間期にかけてです。
検診のステップ
子宮頸がん検診は、一般的に細胞診(パパニコラウ検査)とHPV DNAテストの2つの主要な方法で行われます。検診時には、医療提供者が専用の器具を使用して子宮頸部から細胞サンプルを採取します。このプロセスは数分で完了し、痛みはほとんどまたは全くありません。サンプルは、異常な細胞変化やHPVのDNAが存在するかどうかを調べるために、研究室に送られます。
検診後のフォローアップ
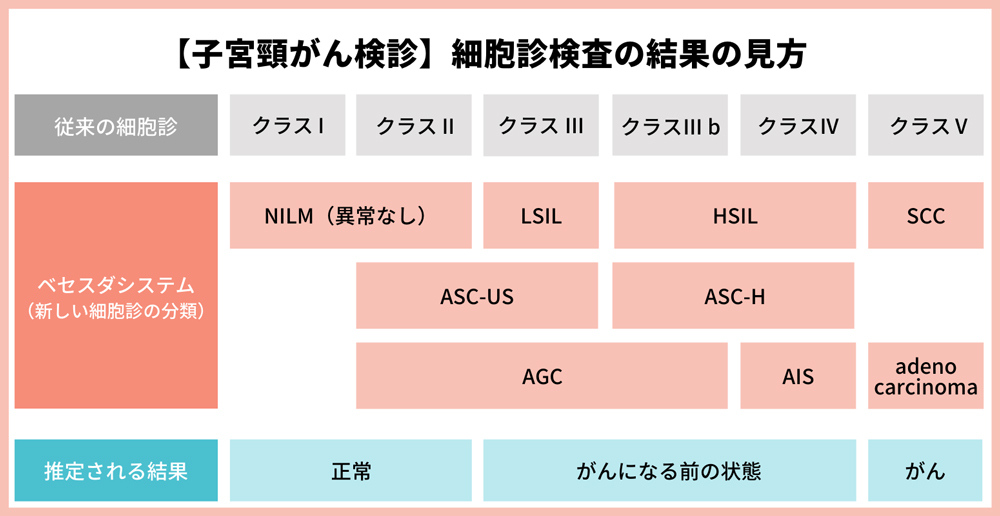
検診結果は、通常数週間以内に利用可能になります。結果には、「がんの疑いなし」「異常あり(要精密検査)」「がん前病変発見」などのカテゴリーがあります。異常なしの結果を受け取った場合、次の定期検診まで特別な対応は必要ありません。一方で、「異常あり」や「がん前病変発見」との結果を受け取った場合、さらなる精密検査や治療が必要になる場合があります。
検診結果の読み方と次のステップ
- がんの疑いなし:通常の健康管理を続け、次の定期検診まで特別な行動は必要ありません。
- 要精密検査:コルポスコピー(子宮頸部の詳細な検査)や生検などの追加検査が推奨されます。
- がん前病変発見:この結果は、早期介入によりがんの発症を防ぐ絶好の機会を提供します。適切な治療計画が立てられます。
子宮頸がん検診の流れを理解し、定期的なスクリーニングを受けることは、子宮頸がんを予防し、早期発見する上で不可欠です。女性自身がこの情報を把握し、積極的に自己の健康を守ることが重要です。
当院ではコルポスコピー検査は行っておりませんので、他院へ紹介状を作成させていただいております。
6. 子宮頸がんの治療
子宮頸がんの治療は、がんの進行度、健康状態、将来の妊娠希望など、多岐にわたる要因を考慮して決定されます。治療法には手術、放射線治療、化学療法などがあり、これらは単独または組み合わせて行われることがあります。ここでは、がんの進行段階別の治療と、それらが与える影響について説明します。
早期の治療オプション
- 手術:早期の子宮頸がん(特にステージ1Aまたは1B)では、手術が一般的な治療法です。手術には、がん組織のみを取り除く円錐切除やLEEP手術(ループ電気外科手術)から、子宮全体を摘出する全摘出手術まで、様々な種類があります。患者の年齢や子供を持ちたいかどうかなど、個人の状況によって手術方法が選択されます。
進行期の治療オプション
- 放射線治療と化学療法の組み合わせ:進行期の子宮頸がん(ステージ2B以上)では、放射線治療と化学療法が組み合わされることが多く、これによりがん細胞を縮小または消滅させることを目指します。この組み合わせ治療は、手術が適切でない場合や、手術後の再発防止を目的として使用されることもあります。
治療選択の基準
子宮頸がんの治療法を選択する際には、がんの進行度のほかに、患者の一般的な健康状態、年齢、将来の妊娠計画などが考慮されます。また、患者自身の希望や生活の質への影響も重要な決定要因となります。
副作用・影響
- 手術:子宮の全摘出手術を行うと、女性はこれ以上子供を持つことができなくなります。また、手術は更年期障害を引き起こす可能性があります。
- 放射線治療:性機能や膀胱、直腸の機能に影響を与えることがあります。また、放射線治療はしばしば疲労感を引き起こします。
- 化学療法:吐き気、脱毛、疲労感などの副作用が伴うことがあります。
7. 生活とサポート
子宮頸がんの診断は、患者とその家族にとって大きな衝撃を与え、日常生活に多くの変化をもたらします。治療過程やそれに伴う身体的、精神的影響は、患者の生活の質に大きな影響を与える可能性があります。このような時期には、適切なサポートリソースが不可欠であり、患者と家族が困難な状況を乗り越えるための支えとなります。
子宮頸がん診断後の生活の変化
子宮頸がんの診断を受けると、治療計画の立案や治療自体が生活の中心となります。治療方法によっては、身体的な副作用や疲労感に直面することもあり、これが日常生活や職場での活動に影響を及ぼすことがあります。また、性生活に関する変化や将来の妊娠能力に対する心配も、患者にとって大きな精神的負担となることがあります。このような変化は、患者だけでなく、パートナーや家族にも影響を与えるため、オープンなコミュニケーションが重要です。
患者と家族へのサポートリソース
- カウンセリング:専門のカウンセラーや心理療法士からの支援は、診断後の不安やストレスを軽減するのに役立ちます。カウンセリングは、患者や家族が感情を解放し、状況を受け入れる過程をサポートします。
- サポートグループ:他の子宮頸がん患者との交流は、経験を共有し、相互の理解とサポートを得るための有効な方法です。サポートグループは、オンラインや地域コミュニティで見つけることができます。
- 教育リソース:正確な情報を提供することは、患者が自身の病状や治療オプションを理解するのに役立ちます。医療機関や信頼できるがんサポート団体のウェブサイトは、教育リソースの豊富な情報源です。
8. まとめ
子宮頸がんは、適切な予防策と早期発見によって大きくそのリスクを減少させることが可能な疾患です。
子宮頸がん予防の重要性
HPVワクチンの接種と定期的なスクリーニングは、子宮頸がんを予防する上で最も効果的な手段です。HPVワクチンは、特に性的活動を開始する前の若年層に推奨され、子宮頸がんの主要な原因であるHPVの感染を防ぎます。また、定期的なスクリーニングにより、がん前病変や早期がんを発見し、適切な治療を行うことで、がんの発症を防ぐことができます。
HPVワクチンで予防できる感染型についてはこちらをご参照ください。
これからの行動
-
- HPVワクチンの接種を検討し、可能であれば接種を受ける。
- 定期的な子宮頸がんスクリーニングを受け、自身の健康状態を把握する。
- 健康的なライフスタイルを維持し、免疫系を強化する。
- 子宮頸がんのリスクファクターについて学び、リスクを低減するための行動をとる。
子宮頸がんは予防可能かつ治療可能ながんの一つです。適切な知識を持ち、予防と早期発見に努めることで、子宮頸がんによる健康への影響を大幅に軽減することが可能です。
今まで子宮頸がん検診を受けたことのない方、数年前に検査を受けたことがある方、ご自身の未来を守れるのは自分自身です。
まずは気軽に検査をしてみませんか?


